関節リウマチの手術
2019年5月23日(木)浜松医科大学整形外科 鈴木基裕先生による講演「最近の関節リウマチ治療の要点-診断・薬物療法から手術治療まで-」を拝聴してきました。印象の残ったコメントを掲載いたします。少し勉強したことも追加してあります。
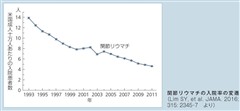
北米からの報告でも関節リウマチ患者の入院が半減していることが示されており、その主要な原因として手術数の減少があげられている。
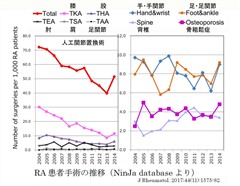
疾患活動性の改善に伴って、RA関連の手術数も減少しており、2004年に比して2014年の年間手術数は約 20%減少している。このうち特に人工関節手術は減少が顕著あり、人工膝関節全置換術や股は1/2 ~1/3 程度に減少している。その一方で、手関節・手指 および足関節・足趾の手術は減少しておらず、大関節の破壊が抑制されたことによって、患者(および医師)の関心が小関節に移行している可能性が指摘されている。また、骨粗鬆症関連の手術(骨折の手術)も減少していない。
2)高度な変形
3)不可逆性神経障害
4)感染に対する手術が増えている
②食事摂取不能な顎関節の強直
③変形のため日常生活で介助が必要な状態で、股関節の高度な内転拘縮、膝関節の高度な屈曲拘縮、両肘の伸展位拘縮などである
④滑膜炎による正中神経や尺骨神経などの神経麻痺
⑤関節リウマチ病変に伴う頚髄症
⑥手指の腱断裂
⑦起立,歩行障害を生じる股関節、膝関節、足関節の関節破壊
①後頭部痛、頚部痛
②巧緻障害(手指の細かな作業が困難になること)
③下肢脱力(歩行障害)
④姿勢の変化
⑤病的反射
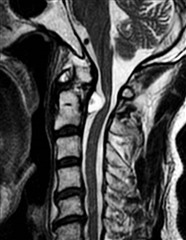
頚椎病変の単純X線による評価には頚椎2方向(正面・側面)撮影に加えて、側面前屈後屈撮影(頚椎不安定性の評価のため)、正面開口位(環軸関節の評価のため)の撮影を行う。(臨床リウマチ,26: 260~265,2014)
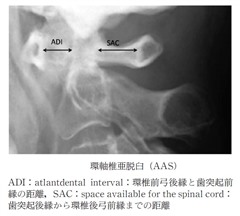
1)環軸椎亜脱臼(atlantaxial subluxation:AAS)
横靱帯がゆるんだり、歯突起が破壊されると環軸椎亜脱臼となる。多くは前方亜脱臼だが、後方亜脱臼も生じうる。環椎歯突起間距離(環椎前弓後縁と歯突起前縁間の距離 atalantodental interval:ADI)が3mm以上を前方亜脱臼と診断する。また、有効脊柱管前後径(歯突起後縁から環椎後弓前縁までの距離 space available for the cord:SAC)が13mm以下となると、脊髄障害を生じる危険性が高くなる。
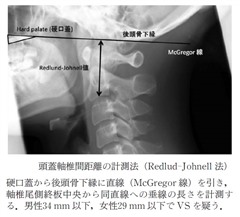
2)軸椎垂直亜脱臼(vertical subluxation:VS)
外側環軸関節および後頭環椎関節の破壊により軸椎の歯突起が頭蓋内に陥入する状態になる。軸椎垂直亜脱臼では、延髄が圧迫され、嚥下困難、構音障害、呼吸不全、顔面感覚障害などの症状を呈し、時に致死的なものとなることがある。計測法としてはRedlund-Johnell法(McGregor線から軸椎椎体下縁中央までの距離を計測する)がある。
①頚椎装具,鎮痛剤など保存療法で改善されない頑固な疼痛
②手のしびれや,手足の麻痺などの神経症状の出現
③頭蓋底陥入により脳幹部の圧迫症状の出現
④椎骨動脈不全が生じている場合
⑤X線上頚椎側面の前後屈像で環軸椎の不安定性があり、環椎歯突起間距離(ADI)が7mm 以上ある場合
肩関節:肩の外転・挙上困難など、関節可動域制限が生じてきた場合は,専門医に相談する。
人工肩関節置換術(https://www.jinko-kansetsu.com/kata/replacement.html)
2)尺骨神経障害
人工肘関節手術(https://www.jinko-kansetsu.com/img/replacement/booklet/pdf/booklet_elbow.pdf):術中骨折のリスクあり
手内筋が保たれていれば、術後、握力は改善する。
患者の希望する部位だけ手術をする。
人工指関節置換術(https://motto-kansetsu.com/finger/finger04.html)

J Arthroplasty. 2017 Sep;32(9):2628-2638
Arthritis Rheumatol. 2017 Aug;69(8):1538-1551
Arthritis Care Res (Hoboken). 2017 Aug;69(8):1111-1124
人工膝ならびに股関節置換術の周術期の抗リウマチ薬の休薬についてのガイドラインです。この論文は3誌に同時掲載されました。

メトトレキサートやサラゾスルファピリジンなどの従来からあるDMARDS(抗リウマチ薬)は周術期でも継続すべきということです。生物学的製剤に関しては、表に記載された期間(たとえば、エタネルセプトの場合、2週間)、投薬を中止した後に手術をすべきで、投薬再開時期は少なくとも手術後2週間以上経過し、創傷治癒遅延、手術部位や全身の感染症がないのを確認した後ということです。トファシチニブは手術前7日間休薬すべきとされています。
ステロイドに関しては、プレドニゾロン(原文ではプレドニゾン) 16mg以下であれば、以前提唱された「手術によるストレスに対応するための手術時のステロイド増量」は必要なく、維持量を継続すればよいと推奨されていました。

北米からの報告でも関節リウマチ患者の入院が半減していることが示されており、その主要な原因として手術数の減少があげられている。

疾患活動性の改善に伴って、RA関連の手術数も減少しており、2004年に比して2014年の年間手術数は約 20%減少している。このうち特に人工関節手術は減少が顕著あり、人工膝関節全置換術や股は1/2 ~1/3 程度に減少している。その一方で、手関節・手指 および足関節・足趾の手術は減少しておらず、大関節の破壊が抑制されたことによって、患者(および医師)の関心が小関節に移行している可能性が指摘されている。また、骨粗鬆症関連の手術(骨折の手術)も減少していない。
最近の手術適応
1)単関節の持続性滑膜炎2)高度な変形
3)不可逆性神経障害
4)感染に対する手術が増えている
手術の絶対的適応(臨床リウマチ,23: 145~155,2011)
①患者の生命予後に危険を及ぼす状態で、頚椎の脱臼、亜脱臼②食事摂取不能な顎関節の強直
③変形のため日常生活で介助が必要な状態で、股関節の高度な内転拘縮、膝関節の高度な屈曲拘縮、両肘の伸展位拘縮などである
④滑膜炎による正中神経や尺骨神経などの神経麻痺
⑤関節リウマチ病変に伴う頚髄症
⑥手指の腱断裂
⑦起立,歩行障害を生じる股関節、膝関節、足関節の関節破壊
頚椎病変
脊椎においては椎間関節や環椎軸椎関節には滑膜が存在するため、環椎軸椎病変を高頻度に合併する。軸椎後方に偽腫瘍とよばれる炎症性変化おきると脊髄圧迫を生じうる。関節リウマチの患者で下記の症状・所見が認められたら頚椎病変を疑う。①後頭部痛、頚部痛
②巧緻障害(手指の細かな作業が困難になること)
③下肢脱力(歩行障害)
④姿勢の変化
⑤病的反射

頚椎病変の単純X線による評価には頚椎2方向(正面・側面)撮影に加えて、側面前屈後屈撮影(頚椎不安定性の評価のため)、正面開口位(環軸関節の評価のため)の撮影を行う。(臨床リウマチ,26: 260~265,2014)

1)環軸椎亜脱臼(atlantaxial subluxation:AAS)
横靱帯がゆるんだり、歯突起が破壊されると環軸椎亜脱臼となる。多くは前方亜脱臼だが、後方亜脱臼も生じうる。環椎歯突起間距離(環椎前弓後縁と歯突起前縁間の距離 atalantodental interval:ADI)が3mm以上を前方亜脱臼と診断する。また、有効脊柱管前後径(歯突起後縁から環椎後弓前縁までの距離 space available for the cord:SAC)が13mm以下となると、脊髄障害を生じる危険性が高くなる。

2)軸椎垂直亜脱臼(vertical subluxation:VS)
外側環軸関節および後頭環椎関節の破壊により軸椎の歯突起が頭蓋内に陥入する状態になる。軸椎垂直亜脱臼では、延髄が圧迫され、嚥下困難、構音障害、呼吸不全、顔面感覚障害などの症状を呈し、時に致死的なものとなることがある。計測法としてはRedlund-Johnell法(McGregor線から軸椎椎体下縁中央までの距離を計測する)がある。
治療:カラー装着、手術
頚椎の手術の適応(臨床リウマチ,23: 145~155,2011)①頚椎装具,鎮痛剤など保存療法で改善されない頑固な疼痛
②手のしびれや,手足の麻痺などの神経症状の出現
③頭蓋底陥入により脳幹部の圧迫症状の出現
④椎骨動脈不全が生じている場合
⑤X線上頚椎側面の前後屈像で環軸椎の不安定性があり、環椎歯突起間距離(ADI)が7mm 以上ある場合
上肢の人工関節置換術の適応(臨床リウマチ,23: 145~155,2011)
上肢では日常の食事動作、衣服着脱動作、整容動作、排尿排便動作などが障害されている場合肩関節:肩の外転・挙上困難など、関節可動域制限が生じてきた場合は,専門医に相談する。
人工肩関節置換術(https://www.jinko-kansetsu.com/kata/replacement.html)
肘の手術適応
1)手の指が口に届かない場合、ボタンかけが不能、髪をとかすなどの整容動作が不能な場合2)尺骨神経障害
人工肘関節手術(https://www.jinko-kansetsu.com/img/replacement/booklet/pdf/booklet_elbow.pdf):術中骨折のリスクあり
手指伸筋腱断裂
手関節背側において手指伸筋腱の皮下断裂が生じることがある。特に小指の腱断裂が生じやすい。検査法としては、EDM test(固有小指伸筋断裂を検査する試験:これは指を握った状態から小指だけをまっすぐ伸ばしてみて、うまく伸びない場合には小指の腱がすでに切れている可能性を示唆する)がある。固有小指伸筋→総指伸筋(V指)→総指伸筋(IV指)→総指伸筋(III指)と断裂が進む可能性がある。腱断裂が生じた場合は手術の絶対的適応となる。手術法としては、腱移行術(断裂した腱を他の腱へ移行する)、腱移植術などがある。指の人工関節
術後、関節可動域は改善する。手内筋が保たれていれば、術後、握力は改善する。
患者の希望する部位だけ手術をする。
人工指関節置換術(https://motto-kansetsu.com/finger/finger04.html)
下肢の人工関節置換術の適応(臨床リウマチ,23: 145~155,2011)
下肢では関節破壊とともに、日常、疼痛を伴う歩行障害がある場合で、高度の変形、関節拘縮、関節の不安定性により15分以上歩行が困難な場合適応となる。車椅子を必要となる場合は手術のタイミングのひとつである。人工股関節(https://www.jinko-kansetsu.com/img/replacement/booklet/pdf/booklet_hip.pdf)・人工膝関節(https://www.jinko-kansetsu.com/img/replacement/booklet/pdf/booklet_knee.pdf):再手術もある。足関節・距骨下関節
以前は自然に強直化していた(痛みが消失していた)が、最近は生物学的製剤を使うようになり、強直化しなくなってきた→人工足関節置換術(https://motto-kansetsu.com/leg/leg05.html)等の手術適応となる人工膝ならびに股関節置換術の周術期の抗リウマチ薬の休薬について

J Arthroplasty. 2017 Sep;32(9):2628-2638
Arthritis Rheumatol. 2017 Aug;69(8):1538-1551
Arthritis Care Res (Hoboken). 2017 Aug;69(8):1111-1124
人工膝ならびに股関節置換術の周術期の抗リウマチ薬の休薬についてのガイドラインです。この論文は3誌に同時掲載されました。

メトトレキサートやサラゾスルファピリジンなどの従来からあるDMARDS(抗リウマチ薬)は周術期でも継続すべきということです。生物学的製剤に関しては、表に記載された期間(たとえば、エタネルセプトの場合、2週間)、投薬を中止した後に手術をすべきで、投薬再開時期は少なくとも手術後2週間以上経過し、創傷治癒遅延、手術部位や全身の感染症がないのを確認した後ということです。トファシチニブは手術前7日間休薬すべきとされています。
ステロイドに関しては、プレドニゾロン(原文ではプレドニゾン) 16mg以下であれば、以前提唱された「手術によるストレスに対応するための手術時のステロイド増量」は必要なく、維持量を継続すればよいと推奨されていました。
★メニュー
┣当院のご案内┣アクセス
┣院長ヒストリー
┣リウマチ科とは
┣新型コロナウイルス対策
┣関節リウマチ
┣全身性エリテマトーデス
┣多発性筋炎/皮膚筋炎
┣強皮症
┣強直性脊椎炎
┣乾癬性関節炎
┣ベーチェット病
┣ドライマウス
┣シェーグレン症候群
┣IgG4
┣血管炎
┣更年期に見られる関節症状について
┣高齢者に見られる関節・筋肉症状について
┣骨粗鬆症
┣かぜ
┣インフルエンザ
┣肺炎
┣喘息について
┣プライマリケアにおける救急疾患の落とし穴
┣睡眠
┣痛みについて
┣心理療法
┣ストレスについて
┣トラウマ・PTSDについて
┣運動脳 その後
┣京都の桜、紅葉
┣私の山歩き
┣Dr. 後藤のミネソタ紀行
┣個人情報保護について
┗リンク
