乾癬性関節炎(PsA)に対する薬剤治療EULAR reccomendation2019
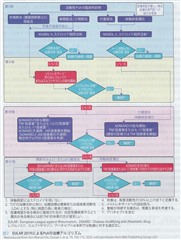
Ann Rheum Dis. 79:700-712, 2020
薬剤に関しては、日本で保険承認されているもののみ記載した。
推奨1
日常使用する疾患活動性指標を使用して適切な治療調節を行いながら、寛解、または低疾患活動性を目標とする。推奨2
非ステロイド系消炎鎮痛剤:NSAIDsを筋骨格系症状の緩和目的で使用してよい。軽度の関節炎(滑膜炎)や腰痛・背部痛(体軸病変)ではNSAIDs単独治療のみで活動性をコントロールすることができる場合がある。ただし、NSAIDsを1ヶ月以上使用しても末梢関節炎の活動性をコントロールできない場合には他の治療を考慮する。また、体軸関節病変(脊椎病変や仙腸関節炎)や付着部炎の場合、4週以内に症状緩和が得られても、最大で12週間は、消化性潰瘍や心血管疾患のリスクも考慮しながら、NSAIDsを継続することもある。推奨3
ステロイドの局所注射(関節注射など)はPsAの追加治療として考慮される。ステロイドの全身投与は乾癬の増悪の懸念があるため、必要最小量に留めるべきである。推奨4
末梢関節炎、特に多発関節炎(5関節以上の腫脹関節)がある患者では、csDMARS【シクロスポリン(商品名:ネオーラル、サンディミュン)、メトトレキサート(商品名:リウマトレックス)など】投与が考慮される。特に顕著な皮膚病変(特に体表に占める乾癬の面積の割合が10%を超える病変、または、顔面・手足・陰部等QOL障害が強い病変)がある場合はメトトレキサート(MTX)の投与が推奨される。また、治療開始3ヶ月以内に50%以上の疾患活動性指標の改善が見られない場合や、6カ月以内に治療目標達成が得られない場合には次のフェーズに移行すること。推奨5
単関節炎、または少関節炎患者で、特に予後不良因子(関節破壊、赤沈亢進/CRP上昇、指趾炎、爪病変)を認める場合、csDMARS投与が考慮される。注意点として、以前の推奨では指趾炎は付着部炎と同列に扱っていたが、指趾炎は関節破壊との密接な関連があり、予後不良因子であり、関節炎と同等と考え治療を行う。指趾炎がみられる場合、多発関節炎の治療推奨をあてはめる(推奨4)。また、NSAIDsは指趾炎に対する有効性は示されていない。推奨6
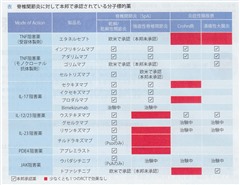
末梢関節炎患者でcsDMARDsの最低1剤に対して効果不十分の場合は、生物学的製剤(bDMARDs):TNF阻害薬【インフリキシマブ(商品名:レミケード)、アダリムマブ(商品名:ヒュミラ)、セルトリズマブ(商品名:シムジア)】、IL-17阻害薬【セクキヌマブ(商品名:コセンティクス)、イキセキズマブ(商品名:トルツ)、ブロダルマブ(商品名:ルミセフ)】、IL-12/23阻害薬【ウステキヌマブ(商品名:ステラーラ)】、IL-23阻害薬【グセルクマブ(商品名:トレムフィア)、リサンキズマブ(商品名:スキリージ)】の投与を考慮する。注意点として、今回の推奨ではどの製剤も優劣なく推奨している。一方、顕著な皮膚病変(特に体表に占める乾癬の面積の割合が10%を超える病変、または、顔面・手足・陰部等QOL障害が強い病変)がある場合は、IL-12/23阻害薬あるいはIL-17阻害薬を推奨する。ただし、IL-12/23阻害薬は体軸病変に効果が乏しく、IL-17阻害薬は炎症性腸疾患を有する患者では推奨されない。炎症性腸疾患を有する場合、TNF阻害薬(モノクローナル抗体製剤)やIL-12/23阻害薬が承認されており、ぶどう膜炎を有する場合、TNF阻害薬(モノクローナル抗体製剤)が使用される。csDMARDsをbDMARDsと併用するか、bDMARDs単剤で使用するかの討論も行われ、現時点ではすでにMTXを服用している患者では併用療法を推奨している。ただし、MTXをTNF阻害薬と併用することで中和抗体の発現等の免疫原性を若干抑える効果が示されてはいるが、単剤と併用療法で明らかな効果の差を示すエビデンスは現時点では報告されていない。従って、併用して効果が得られた場合、MTXの減量を推奨する。推奨7
末梢関節炎患者で、csDMARDs及びbDMARDsのそれぞれ最低1剤に対して効果不十分、または他のbDMARDsが適応とならない場合、JAK阻害薬【ウパダシチニブ(商品名:リンヴォック)】の投与を考慮する。推奨8
軽度の病変(少関節炎または低疾患活動性、軽度皮膚病変)を有する患者でcsDMARDsの最低1剤に対して効果不十分の場合で、bDMARDsもJAK阻害薬も適応とならない場合、PDE4(phosphodiesterase 4)阻害薬【アプレミラスト(商品名:オテズラ)】の投与が推奨される。推奨9
明らかな活動性のある付着部炎がある患者で、NSAIDsや局所ステロイド注射に不応の場合はbDMARDs投与を考慮する。推奨10
活動性のある体軸病変(腰痛・背部痛)が優位な患者で、NSAIDsや局所のステロイド注射に不応の場合は、bDMARDs投与を考慮する。通常ではTNF阻害薬を選択する。また、顕著な皮膚病変がある場合、IL-17阻害薬が推奨される。推奨11
1剤のbDMARDsに不応/不耐性(副作用発現等で)の患者では、他のbDMARDsへのスイッチ、あるいはJAK阻害薬の投与を検討する。推奨12
寛解維持を得られた患者では、DMARDs(投与間隔の延長、1回投与量の減量)の減量も考慮される。特に、費用や安全面を考慮して減量を希望する患者も多く、皮膚病変、関節病変の再燃するリスクも天秤にかけて慎重に判断する。減量に関する確固たるエビデンスはない。低疾患活動性ではなく、”完全寛解”を最低6ヶ月は連続して維持したときにのみ考慮する。
★メニュー
┣当院のご案内┣アクセス
┣院長ヒストリー
┣リウマチ科とは
┣新型コロナウイルス対策
┣関節リウマチ
┣全身性エリテマトーデス
┣多発性筋炎/皮膚筋炎
┣強皮症
┣強直性脊椎炎
┣乾癬性関節炎
┣ベーチェット病
┣ドライマウス
┣シェーグレン症候群
┣IgG4
┣血管炎
┣更年期に見られる関節症状について
┣高齢者に見られる関節・筋肉症状について
┣骨粗鬆症
┣かぜ
┣インフルエンザ
┣肺炎
┣喘息について
┣プライマリケアにおける救急疾患の落とし穴
┣睡眠
┣痛みについて
┣心理療法
┣ストレスについて
┣トラウマ・PTSDについて
┣運動脳 その後
┣京都の桜、紅葉
┣私の山歩き
┣Dr. 後藤のミネソタ紀行
┣個人情報保護について
┗リンク
