内科医からみた骨粗鬆症診療(山内 美香 先生)
骨粗鬆症による背椎圧迫骨折では、背中が曲がるために、「ボディ・イメージの低下」、「自己肯定感の低下」、「社会参加への減少」など問題が生じることも考慮すべきである。
骨粗鬆症に伴う骨折とうつ病、認知症との関連も報告されている。
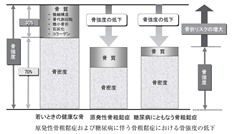
骨質が原発性骨粗鬆症に比べ、低下している。
骨折リスク評価として骨密度は有用ではない。
HbA1C 7.5以上で、骨折リスクが高くなる。
男性の骨粗鬆症では、COPDの有無をチェックすべきである。
第7,8胸椎での圧迫骨折が多いのが特徴(原発性骨粗鬆症では第10-12胸椎、第1-5腰椎)。
胸椎の椎体骨折により、背骨が曲がると、胸郭運動が制限され、さらに呼吸機能が低下する。
原因はまだ良くわからないが、喫煙、低酸素血症などの関与が示唆されている。
発症率:1/2000-3000人
99mTc-MIBIシンチで発見できる。
補正Ca [Ca + (4-Alb)] が10を超える場合、次にCa, intact PTHを同時測定⇒両方とも正常上限を超える場合は、内分泌内科へ紹介すべきである。
<この疾患を見つけることの意義>
この疾患は根治が可能である。
この疾患では、テリパラチド、ビタミンD、Ca製剤など使用できない骨粗鬆症薬がある。
1/4の症例で悪化する。
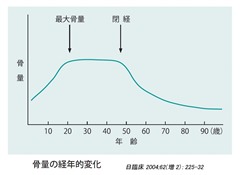
骨粗鬆症治療にても、骨密度が横ばい状態であることは、良い所見である。本来、年齢とともに骨密度は低下するものだから。
骨粗鬆症の予防と治療ガイドライン2015年版
血中25(OH)ビタミンD濃度が低いと、骨の石灰化も起こりにくくなる。

高齢者において、ビタミンD不足では、転倒を起こしやすくなり、逆にビタミンD投与により、転倒リスクが低下する。
高Ca血症を起こす前に、高Ca尿症が起きる。この高Ca尿症の段階で、腎障害を起こしうる。
尿Ca/Creを半年に1回はチェックすべきである。
尿Ca/Cre 0.4以上となったら、薬剤変更・中止を考慮すべきである。
例:エルデカルシトール(商品名:エディロール)(0.75)→エルデカルシトール(0.5)→アルファカルシドール(商品名:アルファロール)(0.5)
エルデカルシトールは90歳以上の患者では使用すべきではない。
高齢者では、エルデカルシトール、アルファカルシドール等の薬は「食欲のない時は投与中止すべき」と患者に指導する必要がある。
ビスホスホネート内服薬で効果不十分の場合、イバンドロン酸注に変更すると効果が認められる例がある。
イバンドロン酸単独よりも、エルデカルシトール併用の方が、骨折抑制効果が高い。
ビスホスホネート製剤とは異なり、デノスマブ投与終了後に、骨粗鬆症が進み、骨折リスクが増加することがある→デノスマブ投与終了後には、ビスホスホネート製剤を補充する必要あり。
月1回皮下注し、1年間投与する。ロモソズマブ投与中止で、骨密度は低下することがわかっている。
有害事象:2019年3月~8月までに心筋梗塞、脳梗塞などで、11名の死亡例が報告されている。重篤副作用例も134例あり、脳心血管系に問題のある患者には投与すべきではない。
eGFR 30-45 エルデカルシトール使用不可。アルファカルシドールなら0.25。SERM(商品名:エビスタ、ビビアント)も使用可。デノスマブはCaコントロールが難しいので、使いにくい。
骨粗鬆症に伴う骨折とうつ病、認知症との関連も報告されている。
続発性骨粗鬆症
糖尿病
相対リスク:2倍程度(体重に関係なし)
骨質が原発性骨粗鬆症に比べ、低下している。
骨折リスク評価として骨密度は有用ではない。
HbA1C 7.5以上で、骨折リスクが高くなる。
COPD
相対的リスク:1.3-1.5倍男性の骨粗鬆症では、COPDの有無をチェックすべきである。
第7,8胸椎での圧迫骨折が多いのが特徴(原発性骨粗鬆症では第10-12胸椎、第1-5腰椎)。
胸椎の椎体骨折により、背骨が曲がると、胸郭運動が制限され、さらに呼吸機能が低下する。
原因はまだ良くわからないが、喫煙、低酸素血症などの関与が示唆されている。
原発性副甲状腺機能亢進症
50-70歳の女性に多い(男性の3倍)発症率:1/2000-3000人
99mTc-MIBIシンチで発見できる。
補正Ca [Ca + (4-Alb)] が10を超える場合、次にCa, intact PTHを同時測定⇒両方とも正常上限を超える場合は、内分泌内科へ紹介すべきである。
<この疾患を見つけることの意義>
この疾患は根治が可能である。
この疾患では、テリパラチド、ビタミンD、Ca製剤など使用できない骨粗鬆症薬がある。
1/4の症例で悪化する。
治療
生活習慣病骨折リスクガイドライン(2019)を参照してくださいとのこと。
骨粗鬆症治療にても、骨密度が横ばい状態であることは、良い所見である。本来、年齢とともに骨密度は低下するものだから。
骨粗鬆症の予防と治療ガイドライン2015年版

ビタミンD製剤投与における注意点
血中25(OH)ビタミンD濃度が低いと、ビスホスホネート製剤の効果が減弱する。血中25(OH)ビタミンD濃度が低いと、骨の石灰化も起こりにくくなる。

高齢者において、ビタミンD不足では、転倒を起こしやすくなり、逆にビタミンD投与により、転倒リスクが低下する。
高Ca血症を起こす前に、高Ca尿症が起きる。この高Ca尿症の段階で、腎障害を起こしうる。
尿Ca/Creを半年に1回はチェックすべきである。
尿Ca/Cre 0.4以上となったら、薬剤変更・中止を考慮すべきである。
例:エルデカルシトール(商品名:エディロール)(0.75)→エルデカルシトール(0.5)→アルファカルシドール(商品名:アルファロール)(0.5)
エルデカルシトールは90歳以上の患者では使用すべきではない。
高齢者では、エルデカルシトール、アルファカルシドール等の薬は「食欲のない時は投与中止すべき」と患者に指導する必要がある。
イバンドロン酸(商品名:ボンビバ)
ビスホスホネート製剤の注射薬で月に1回静注する。ビスホスホネート内服薬で効果不十分の場合、イバンドロン酸注に変更すると効果が認められる例がある。
イバンドロン酸単独よりも、エルデカルシトール併用の方が、骨折抑制効果が高い。
デノスマブ(商品名:プラリア)
低Ca血症に要注意。特に、甲状腺癌治療後や頚部放射線療法後等の副甲状腺機能低下症の患者で要注意。ビスホスホネート製剤とは異なり、デノスマブ投与終了後に、骨粗鬆症が進み、骨折リスクが増加することがある→デノスマブ投与終了後には、ビスホスホネート製剤を補充する必要あり。
抗スクレロチン抗体ロモソズマブ(商品名:イベニティ)
スクレロチンの作用を抑制することにより、骨形成促進作用と骨吸収抑制作用の両者を併せ持つ薬として、2019年3月世界に先駆けて、日本で発売された。月1回皮下注し、1年間投与する。ロモソズマブ投与中止で、骨密度は低下することがわかっている。
有害事象:2019年3月~8月までに心筋梗塞、脳梗塞などで、11名の死亡例が報告されている。重篤副作用例も134例あり、脳心血管系に問題のある患者には投与すべきではない。
腎障害時での骨粗鬆症薬の選択
eGFR > 45なら、ある程度どんな薬でも使用可能。eGFR 30-45 エルデカルシトール使用不可。アルファカルシドールなら0.25。SERM(商品名:エビスタ、ビビアント)も使用可。デノスマブはCaコントロールが難しいので、使いにくい。
★メニュー
┣当院のご案内┣アクセス
┣院長ヒストリー
┣リウマチ科とは
┣新型コロナウイルス対策
┣関節リウマチ
┣全身性エリテマトーデス
┣多発性筋炎/皮膚筋炎
┣強皮症
┣強直性脊椎炎
┣乾癬性関節炎
┣ベーチェット病
┣ドライマウス
┣シェーグレン症候群
┣IgG4
┣血管炎
┣更年期に見られる関節症状について
┣高齢者に見られる関節・筋肉症状について
┣骨粗鬆症
┣かぜ
┣インフルエンザ
┣肺炎
┣喘息について
┣プライマリケアにおける救急疾患の落とし穴
┣睡眠
┣痛みについて
┣心理療法
┣ストレスについて
┣トラウマ・PTSDについて
┣運動脳 その後
┣京都の桜、紅葉
┣私の山歩き
┣Dr. 後藤のミネソタ紀行
┣個人情報保護について
┗リンク
