特発性心室頻拍
今回は私が今までに最も死に近い経験をした病気:特発性心室頻拍についてお話します。
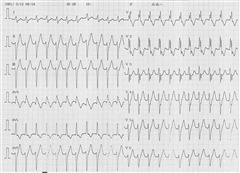
3/15 心室頻拍初発。引越の作業で忙しくしていた時だった。トイレでいきんだ時に発作出現。開業の循環器科医院受診:ワソラン投与で改善。最初は上室性頻拍と思っていたが、心電図を当時浜松医大第3内科の循環器科の教授に見ていただいた所、心室頻拍と判明した。
2007年(48歳)
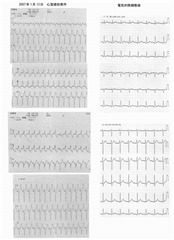
1/13 心室頻拍2回目。土曜日の午後、咳き込んだ後に発作出現。当時鴨江にあった土曜午後救急受診。担当の医師があわてていたので、点滴をして、ワソランを静注してくださいとお願いをした。救急車でA病院へ搬送され入院。担当は浜松医大第3内科の1年下の後輩の医師だった。リスモダン静注→ATP静注→キシロカイン静注→ワソラン+サンリズム内服等各種抗不整脈薬投与されるも効果なく、電気ショック(電気的除細動)で回復した。
3月 浜松医大にて、心室頻拍に対して、アブレーション治療施行。以後、17年間心室頻拍発作はなかった。
2022年1月(63歳) 高血圧に対しアムロジン5mg内服開始。
2023年(64歳)
11/19 長者ケ岳(富士宮)の急登を登った時に胸部違和感出現(振り返ってみると心室頻拍と同じ症状だった)。この時は5分ほどで治まった。
12/3 天城山(伊豆)に登った時は何ともなかったが、12/17鍵掛山(新城)の急登、12/29砥神山(蒲郡)の急登に登った時に胸部違和感出現。
2024年(65歳)
1/14 渥美半島(田原)横断時に3回(5~15分持続)ほど胸の違和感あり。
1/17 高血圧:アムロジン10mgに増量。
2/4 八形山(森町)に登ったときに胸の違和感あり。この時は1時間以上症状が続いた。

2/10 15時頃、リトモス(スポーツジムでのダンスプログラム45分間)が終わった後に胸の違和感、右肩の痛み出現。21時過ぎに次女から電話があった時に、右肩の痛み悪化。夜間救急受診。心室頻拍(この日は6時間以上発作が継続)と診断され、B病院へ救急搬送。ワソラン、アンカロン無効で、リドカインにて洞調律に戻った。そのまま救急病棟入院。右肩の痛みは頻脈による心筋虚血が原因だった。
★この日次女から電話が無ければ、そのまま様子を見ていて翌日には亡くなっていたかもしれない。★
2/11~12 アンカロン点滴にて両前腕が腫れて痛んだ(アンカロンによる血管炎と判断)。鎮痛剤や軟膏の処方はなかった。アイスノンで冷やして我慢するしかなかった。37.5℃の熱が出て、看護師にCOVID19、インフルエンザ抗原検査をした方が良いのではないかと話したが結局検査はされなかった。
2/13 両腕が腫れているので冠動脈造影検査は無理という事で退院となった。
2/15 38℃台の発熱があり、検査をしたらCOVID19だった。
2/28 心臓CT検査:術前投薬としてロプレソールを2錠内服した。10時造影CT検査を受けた。その時は何ともなかったが、17時頃咳、息切れ(喘息発作)出現。シムビコート吸入にて改善した。
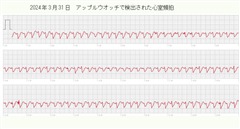
3/31 白岩寺山(島田)の急登を登った時に心室頻拍発作出現。ワソラン内服で2時間後に、洞調律に戻った。
6/2-4 アブレーションのためB病院入院。アブレーション失敗と聞かされショックを受ける。
6/5 右鼡径部の穿刺部位が3週にわたって痛んだ。電極などテープ類を貼られた皮膚は真っ赤になっていたが、軟膏の処方はなかった。
12月 浜松医大へ転院。
2025年(66歳)

3/2 うでこぎ山(新城)の急登を登った時に心室頻拍発作出現。ワソラン内服で30分後に、洞調律に戻った。
 文献1】より
文献1】より
房室結節に続くヒス束の分岐部以下の心室内を起源とする頻拍(脈拍数 >100/分)を心室頻拍と定義します。心室頻拍は心筋梗塞、心筋症、心サルコイドーシスなどの器質的心疾患を基礎として生じるものが約90%で、明らかな心疾患を認めない特発性心室頻拍は約10%に認められます。心室頻拍は失神や突然死の主要因であり、特に基礎心疾患により心機能低下を伴う場合には突然死のリスクが高くなります。心室頻拍の診断は通常、心電図に基づいて行われます。幅の広いQRS群(>120ms)、QRS群の前にP波を認めないことが特徴です。ただし、心電図で心室頻拍と上室性頻拍を区別するのは難しい場合があります。
特発性心室頻拍の歴史は比較的最近のものであり、まだ完全に理解されているにはほど遠いです。1960年代から1970年代にかけて、研究者たちは、心筋梗塞や心筋症などの器質的心疾患に伴う心室頻拍に加えて、器質的心疾患の証拠がなくても心室頻拍に苦しむ患者もいることを発見し始めました。症状は動悸や胸部違和感が主です。場合によっては失神する事がありますが、器質的疾患に伴う心室頻拍とは異なり、血圧が維持されて、脈も触れますので(脈あり心室頻拍とも言います)、失神することはあまりありません。私も一度も意識を失った事はありませんでした。
 文献1】より
文献1】より
特発性心室頻拍の正確な原因は、まだ完全には解明されていませんが、いくつかの考えられる原因があります。特発性心室頻拍の発生部位は、右心室や左心室のさまざまな領域に分布しています。特発性心室頻拍は、異常自動能(心室筋細胞は通常は自発で興奮しませんが、さまざまな状態下で自発興奮が発生することがあり、これを異常自動能と呼びます)によって一般的に発生しますが、ベラパミル感受性の左心室頻脈については、リエントリーが原因であることが示されています。異常自動能は心臓のイオンチャネルの変化によって惹起されます。さらに、特発性心室頻拍の発症におけるもう一つの重要な要素はストレスです。心理的または肉体的なストレスは、アドレナリンなどのストレスホルモンの放出の増加につながります。これらのホルモンは、異常自動能を引き起こし、頻拍を発生させる可能性があります。運動や興奮により心室頻拍発作が起こりやすいことが知られています。2023年以降の私が起こした心室頻拍発作はすべて激しい運動や急登を登った時に起きています。私の場合、脈拍数が150を超えると発作が起きるので注意しています。アップルウオッチで脈拍数をチェックし、運動や登山中に脈拍数140を超えたら、小休止します。
特発性心室頻拍の発作予防のためには、生活習慣の改善(カフェイン、飲酒の制限、禁煙)も重要ですが、根本的な治療法としてはカテーテルアブレーションを検討する必要があります。1981年にMelvin Scheinman(米国:サンフランシスコ)によるカテーテルアブレーションの発見により、不整脈の治療のための新しい治療オプションが利用可能になりました。当初、高周波電流アブレーションの標的は、心房細動の根治でした。特発性心室頻拍に対する最初のカテーテルアブレーションは1992年に行われました。1992年、Kleinら(米国:インディアナポリス)は、特発性心室頻拍を呈した16人の患者に対し、高周波電流アブレーションを使用して治療に成功した事を報告しました。1995年Zhu(米国:ヒューストン)らは、カテーテルアブレーションで治療された薬剤耐性の特発性心室頻拍患者10人について報告しました。これらの最初の成功にもかかわらず、カテーテルアブレーションによる特発性心室頻拍の治療に関するこれらの初期の報告は、当初、不整脈学の分野でかなり批判的に見られ、「病気を探す治療法」と呼ばれました。1990年代後半、電気解剖学的マッピングにより、解剖学的構造と電気生理学的特性を関連付ける直接的な視覚的表現が可能になり、カテーテルアブレーションの技術が飛躍的に進歩し、到達しにくい心室性不整脈の発生部位を特定することも可能になりました。さらに、パルスフィールドアブレーション、バイポーラアブレーション、超低温凍結アブレーションなどの新しいアブレーション技術が開発され、従来の高周波電流アブレーションの限界を超える進歩が見られています。これらの進歩は、心室頻拍の再発を減らし、全体的な治療効果を向上させることに貢献しています。
2】2020年改訂版 不整脈薬物治療ガイドライン. 日本循環器学会/ 日本不整脈心電学 2020年
3】Idiopathic Ventricular Premature Contraction and Ventricular Tachycardia: Distribution of the Origin, Diagnostic Algorithm, and Catheter Ablation. J Nippon Med Sch 2018;85:87-94
4】VT - ohne strukturelle Herzerkrankung: Historischer Uberblick. Herzschr Elektrophys 2024;35 (Suppl 1):S102-S109, https://doi.org/10.1007/s00399-024-01007-z
5】Diagnosis and management of ventricular tachycardia. Clinical Medicine 2023;23:442-8
<<2025年6月19日作成>>
私の病歴
2001年(42歳)
3/15 心室頻拍初発。引越の作業で忙しくしていた時だった。トイレでいきんだ時に発作出現。開業の循環器科医院受診:ワソラン投与で改善。最初は上室性頻拍と思っていたが、心電図を当時浜松医大第3内科の循環器科の教授に見ていただいた所、心室頻拍と判明した。
2007年(48歳)

1/13 心室頻拍2回目。土曜日の午後、咳き込んだ後に発作出現。当時鴨江にあった土曜午後救急受診。担当の医師があわてていたので、点滴をして、ワソランを静注してくださいとお願いをした。救急車でA病院へ搬送され入院。担当は浜松医大第3内科の1年下の後輩の医師だった。リスモダン静注→ATP静注→キシロカイン静注→ワソラン+サンリズム内服等各種抗不整脈薬投与されるも効果なく、電気ショック(電気的除細動)で回復した。
3月 浜松医大にて、心室頻拍に対して、アブレーション治療施行。以後、17年間心室頻拍発作はなかった。
2022年1月(63歳) 高血圧に対しアムロジン5mg内服開始。
2023年(64歳)
11/19 長者ケ岳(富士宮)の急登を登った時に胸部違和感出現(振り返ってみると心室頻拍と同じ症状だった)。この時は5分ほどで治まった。
12/3 天城山(伊豆)に登った時は何ともなかったが、12/17鍵掛山(新城)の急登、12/29砥神山(蒲郡)の急登に登った時に胸部違和感出現。
2024年(65歳)
1/14 渥美半島(田原)横断時に3回(5~15分持続)ほど胸の違和感あり。
1/17 高血圧:アムロジン10mgに増量。
2/4 八形山(森町)に登ったときに胸の違和感あり。この時は1時間以上症状が続いた。

2/10 15時頃、リトモス(スポーツジムでのダンスプログラム45分間)が終わった後に胸の違和感、右肩の痛み出現。21時過ぎに次女から電話があった時に、右肩の痛み悪化。夜間救急受診。心室頻拍(この日は6時間以上発作が継続)と診断され、B病院へ救急搬送。ワソラン、アンカロン無効で、リドカインにて洞調律に戻った。そのまま救急病棟入院。右肩の痛みは頻脈による心筋虚血が原因だった。
★この日次女から電話が無ければ、そのまま様子を見ていて翌日には亡くなっていたかもしれない。★
2/11~12 アンカロン点滴にて両前腕が腫れて痛んだ(アンカロンによる血管炎と判断)。鎮痛剤や軟膏の処方はなかった。アイスノンで冷やして我慢するしかなかった。37.5℃の熱が出て、看護師にCOVID19、インフルエンザ抗原検査をした方が良いのではないかと話したが結局検査はされなかった。
2/13 両腕が腫れているので冠動脈造影検査は無理という事で退院となった。
2/15 38℃台の発熱があり、検査をしたらCOVID19だった。
2/28 心臓CT検査:術前投薬としてロプレソールを2錠内服した。10時造影CT検査を受けた。その時は何ともなかったが、17時頃咳、息切れ(喘息発作)出現。シムビコート吸入にて改善した。

3/31 白岩寺山(島田)の急登を登った時に心室頻拍発作出現。ワソラン内服で2時間後に、洞調律に戻った。
6/2-4 アブレーションのためB病院入院。アブレーション失敗と聞かされショックを受ける。
6/5 右鼡径部の穿刺部位が3週にわたって痛んだ。電極などテープ類を貼られた皮膚は真っ赤になっていたが、軟膏の処方はなかった。
12月 浜松医大へ転院。
2025年(66歳)

3/2 うでこぎ山(新城)の急登を登った時に心室頻拍発作出現。ワソラン内服で30分後に、洞調律に戻った。
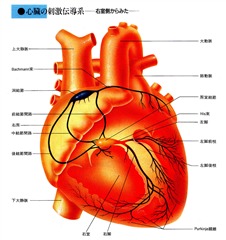
特発性心室頻拍とは
正常な心臓の刺激伝導系は心房にある洞結節に始まり、心房内に広がった後に房室結節に集結します。房室結節から左右の脚に分かれた後、心筋の末梢のプルキンエ線維を活性化します。 文献1】より
文献1】より房室結節に続くヒス束の分岐部以下の心室内を起源とする頻拍(脈拍数 >100/分)を心室頻拍と定義します。心室頻拍は心筋梗塞、心筋症、心サルコイドーシスなどの器質的心疾患を基礎として生じるものが約90%で、明らかな心疾患を認めない特発性心室頻拍は約10%に認められます。心室頻拍は失神や突然死の主要因であり、特に基礎心疾患により心機能低下を伴う場合には突然死のリスクが高くなります。心室頻拍の診断は通常、心電図に基づいて行われます。幅の広いQRS群(>120ms)、QRS群の前にP波を認めないことが特徴です。ただし、心電図で心室頻拍と上室性頻拍を区別するのは難しい場合があります。
特発性心室頻拍の歴史は比較的最近のものであり、まだ完全に理解されているにはほど遠いです。1960年代から1970年代にかけて、研究者たちは、心筋梗塞や心筋症などの器質的心疾患に伴う心室頻拍に加えて、器質的心疾患の証拠がなくても心室頻拍に苦しむ患者もいることを発見し始めました。症状は動悸や胸部違和感が主です。場合によっては失神する事がありますが、器質的疾患に伴う心室頻拍とは異なり、血圧が維持されて、脈も触れますので(脈あり心室頻拍とも言います)、失神することはあまりありません。私も一度も意識を失った事はありませんでした。
原因
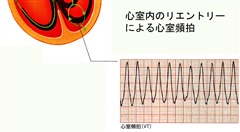
器質的心疾患に伴う心室頻拍は、心筋線維症(瘢痕部位)の存在が原因となります。心室頻拍の重要なメカニズムはリエントリー(再侵入)であり、これは線維症の存在によって促進されます。リエントリーとは刺激伝導系あるいは心筋の一部を興奮させた刺激が旋回し、元の位置に戻って再びその組織を興奮させる現象です。リエントリーが成立するためには伝導速度が異なる組織が隣接して存在する必要があります。心筋組織に隣接した心筋線維症の部位は伝導速度が異なる部位(伝導速度が遅くなる部位)となります。しかも刺激は一方向にしか伝わらないため、中断されるまで続く「エンドレスループ」回路が確立されます。 文献1】より
文献1】より特発性心室頻拍の正確な原因は、まだ完全には解明されていませんが、いくつかの考えられる原因があります。特発性心室頻拍の発生部位は、右心室や左心室のさまざまな領域に分布しています。特発性心室頻拍は、異常自動能(心室筋細胞は通常は自発で興奮しませんが、さまざまな状態下で自発興奮が発生することがあり、これを異常自動能と呼びます)によって一般的に発生しますが、ベラパミル感受性の左心室頻脈については、リエントリーが原因であることが示されています。異常自動能は心臓のイオンチャネルの変化によって惹起されます。さらに、特発性心室頻拍の発症におけるもう一つの重要な要素はストレスです。心理的または肉体的なストレスは、アドレナリンなどのストレスホルモンの放出の増加につながります。これらのホルモンは、異常自動能を引き起こし、頻拍を発生させる可能性があります。運動や興奮により心室頻拍発作が起こりやすいことが知られています。2023年以降の私が起こした心室頻拍発作はすべて激しい運動や急登を登った時に起きています。私の場合、脈拍数が150を超えると発作が起きるので注意しています。アップルウオッチで脈拍数をチェックし、運動や登山中に脈拍数140を超えたら、小休止します。
治療
心室頻拍の急性期管理は、不整脈に起因する血行動態の低下(血圧の低下、意識状態)を評価し、安定させることに焦点を当てています。点滴を確保して、すぐに抗不整脈薬が静注できるようにします。使用される抗不整脈薬としては、β遮断薬【ランジオロール(商品名オノアクト)など】、Ca 拮抗薬【ベラパミル(商品名ワソラン)やジルチアゼム(商品名ヘルベッサー)】、プロカインアミド(商品名アミサリン)、アミオダロン(商品名アンカロン)、リドカイン(商品名キシロカイン)などがあります。私の場合、2007/1/13の発作時には、ベラパミル静注→ジソピラミド静注→ATP静注→リドカイン静注→ベラパミル+ピルシカイニド内服、2024/2/10時の発作時には、ベラパミル静注→アミオダロン静注→リドカイン静注が使用されました。発作が治まるまで、薬を変更しながら投与していきます。薬剤が無効な場合は、麻酔下での電気的除細動が行われます。2007/1/13の発作時には、私は電気的除細動を受け、発作が治まりました。特発性心室頻拍の発作予防のためには、生活習慣の改善(カフェイン、飲酒の制限、禁煙)も重要ですが、根本的な治療法としてはカテーテルアブレーションを検討する必要があります。1981年にMelvin Scheinman(米国:サンフランシスコ)によるカテーテルアブレーションの発見により、不整脈の治療のための新しい治療オプションが利用可能になりました。当初、高周波電流アブレーションの標的は、心房細動の根治でした。特発性心室頻拍に対する最初のカテーテルアブレーションは1992年に行われました。1992年、Kleinら(米国:インディアナポリス)は、特発性心室頻拍を呈した16人の患者に対し、高周波電流アブレーションを使用して治療に成功した事を報告しました。1995年Zhu(米国:ヒューストン)らは、カテーテルアブレーションで治療された薬剤耐性の特発性心室頻拍患者10人について報告しました。これらの最初の成功にもかかわらず、カテーテルアブレーションによる特発性心室頻拍の治療に関するこれらの初期の報告は、当初、不整脈学の分野でかなり批判的に見られ、「病気を探す治療法」と呼ばれました。1990年代後半、電気解剖学的マッピングにより、解剖学的構造と電気生理学的特性を関連付ける直接的な視覚的表現が可能になり、カテーテルアブレーションの技術が飛躍的に進歩し、到達しにくい心室性不整脈の発生部位を特定することも可能になりました。さらに、パルスフィールドアブレーション、バイポーラアブレーション、超低温凍結アブレーションなどの新しいアブレーション技術が開発され、従来の高周波電流アブレーションの限界を超える進歩が見られています。これらの進歩は、心室頻拍の再発を減らし、全体的な治療効果を向上させることに貢献しています。
文献
1】心電図のABC.日本医師会発行 1992年 協和企画通信発売2】2020年改訂版 不整脈薬物治療ガイドライン. 日本循環器学会/ 日本不整脈心電学 2020年
3】Idiopathic Ventricular Premature Contraction and Ventricular Tachycardia: Distribution of the Origin, Diagnostic Algorithm, and Catheter Ablation. J Nippon Med Sch 2018;85:87-94
4】VT - ohne strukturelle Herzerkrankung: Historischer Uberblick. Herzschr Elektrophys 2024;35 (Suppl 1):S102-S109, https://doi.org/10.1007/s00399-024-01007-z
5】Diagnosis and management of ventricular tachycardia. Clinical Medicine 2023;23:442-8
<<2025年6月19日作成>>
★メニュー
┣当院のご案内┣アクセス
┣院長ヒストリー
┣リウマチ科とは
┣新型コロナウイルス対策
┣関節リウマチ
┣全身性エリテマトーデス
┣多発性筋炎/皮膚筋炎
┣強皮症
┣強直性脊椎炎
┣乾癬性関節炎
┣ベーチェット病
┣ドライマウス
┣シェーグレン症候群
┣IgG4
┣血管炎
┣更年期に見られる関節症状について
┣高齢者に見られる関節・筋肉症状について
┣骨粗鬆症
┣かぜ
┣インフルエンザ
┣肺炎
┣喘息について
┣プライマリケアにおける救急疾患の落とし穴
┣睡眠
┣痛みについて
┣心理療法
┣ストレスについて
┣トラウマ・PTSDについて
┣運動脳 その後
┣京都の桜、紅葉
┣私の山歩き
┣Dr. 後藤のミネソタ紀行
┣個人情報保護について
┗リンク
