こむらかえり
2025年9月19日朝、前日ジムで30分ほどウオーキングしただけなのですが、左ふくらはぎの激痛で眼が覚めました。激しい痛みは筋肉をのばすことで治まりましたが、数日間痛みが残りました。左ふくらはぎをよく見てみると皮下出血を起こしていました。心房細動による血栓症予防のためイグザレルトを内服しているため、こむらがえりでも軽い肉離れを起こしてしまったようです。

こむらかえりの腓(こむら)とは「ふくらはぎ」のことで、狭義のこむらかえりは「ふくらはぎ」の筋肉のけいれんのことを指します。ただし、筋肉のけいれんは手や足、大腿に見られることもあります。筋肉のけいれんは、筋肉の突然の不随意の痛みを伴う収縮であり、多くの場合、下肢に症状が出ます。けいれんは通常数秒から数分続き、影響を受けた筋肉は目に見えて歪んだり、けいれんしたり、触ると硬くなったりすることがあります。筋肉のけいれんは特発性であることが多いですが、脱水症状、電解質の不均衡、投薬、過度の運動、末梢血管疾患、妊娠、神経根障害、神経障害や代謝障害などのさまざまな病状によって引き起こされる可能性があります。通常は良性ですが、根本的な病因を除外するには、詳細な病歴聴取と診察・検査が不可欠です。急性期の管理には、影響を受けた筋肉の強制的なストレッチが含まれますが、予防には、定期的なストレッチ、適切な水分補給、アルコールとカフェインの回避、極度の暑さを避けること、硬い表面での運動の少なくすることが重要です。予後は一般的に良好であり、ほとんどの患者は非薬理学的介入によく反応します。
疫学
筋肉のけいれんはよく見られる症状で、最も頻繁にふくらはぎの筋肉に影響を及ぼします。健康な成人の推定50%から60%が筋肉のけいれんを経験していますが、妊娠中を除いて、大きな性差はありません。高齢者では筋肉のけいれんを起こしやすく、特に暑い環境でリスクが増大します。長時間運動をするアスリートは、長時間の高強度の運動により、筋肉のけいれんを起こします。報告された有病率は、トライアスロン選手:67%、マラソンランナー:30%から50%、ラグビー選手:52%、サイクリスト:60%でした。
透析を受けている患者のうち、33%から86%が筋肉のけいれんを報告しています。同様に、肝硬変患者のほぼ60% が筋肉のけいれんを経験しています。慢性閉塞性肺疾患では、夜間けいれんの症例の割合は30%です。シャルコー・マリー・トゥース病1A 型では、小児の32%と成人の79% がふくらはぎのけいれんを報告しております。筋萎縮性側索硬化症では、患者の95%が病気の進行中のある時点で筋肉のけいれんを経験します。ある研究によると、筋萎縮性側索硬化症患者の37%近くが月に60回以上のけいれんを報告し、25%が月に100回以上のけいれんを経験していることが明らかになりました。
病因・病態
筋肉のけいれんはしばしば特発性です。ただし、脱水症状、電解質の不均衡、筋肉疲労、基礎疾患などのいくつかの要因が引き金となる可能性があります。筋肉のけいれんの根底にある病態生理学には、運動ニューロンの異常な興奮が含まれており、持続的な不随意の筋肉収縮を引き起こします。正確なメカニズムは完全には理解されていませんが、電解質の不均衡、代謝障害、神経損傷等が原因となる末梢神経の過興奮、疲労や脱水などによる脊椎伸張反射ループの機能不全によって引き起こされることが想定されています。
筋肉代謝障害は、けいれんの病態生理学において非常に重要です。筋肉が長時間収縮状態にあると、血管は筋肉とともに収縮します。その結果、乳酸や尿素などの代謝産物は輸送障害を示し、血管内に長期蓄積し、微小循環障害を引き起こします。乳酸の大量の蓄積は、特に筋肉活動を増加させ、局所的な血液循環と物質エネルギー代謝を変化させ、適切な筋肉の弛緩を妨げ、筋肉のけいれんを引き起こします。筋肉のけいれんは主に筋肉の緊張とこわばりとして現れ、通常は筋肉痛と筋緊張の増加を伴います。筋肉のけいれんは、機械的に敏感な疼痛受容体を刺激して筋肉痛を直接引き起こすか、筋線維の乱れにより血管を圧迫して間接的に筋肉痛を引き起こします。
肝硬変に伴う筋肉のけいれんは、神経機能障害、エネルギー代謝障害、血漿量の変化の組み合わせから生じると考えられています。肝硬変の患者は、神経軸索の喪失と薄い有髄の神経線維を有し、運動ニューロンの過興奮性が認められます。さらに、肝臓のアミノ酸代謝障害によるタウリン欠乏症は、骨格筋のイオンチャネル調節を混乱させ、閾値電位を低下させ、興奮性を高めます。ATPレベルの低下はアクチン-ミオシンサイクルを損ない、持続的な収縮につながる可能性があります。さらに、血漿容積の変化は神経灌流を減少させ、けいれんを引き起こす可能性があります。
生理学的要因
運動など、下肢の筋肉に負担をかける活動仕事中や睡眠中のポジショニング熱けいれん妊娠貧血慢性移植片対宿主病慢性閉塞性肺疾患利尿薬の使用、過度の発汗、または血液透析中の体積減少による細胞外容積の枯渇外傷や転倒による筋肉の損傷閉塞性睡眠時無呼吸症候群周期性四肢運動障害むずむず脚症候群扁平足などの構造障害慢性静脈不全末梢動脈疾患
代謝の原因
アルコール使用障害肝硬変糖尿病性神経障害糖尿病性腎症血液透析腎臓病甲状腺機能亢進症甲状腺機能低下症低カルシウム血症低血糖低カリウム血症低マグネシウム血症低ナトリウム血症低リン血症オピオイド離脱鎌状赤血球症ビタミンB欠乏症ビタミンD欠乏症
薬剤
アンジオテンシンII受容体遮断薬:降圧剤長時間作用型βアゴニスト:ぜんそく治療薬経口避妊薬ラロキシフェン:骨粗鬆症薬スタチン:コレステロール低下剤テリパラチド:骨粗鬆症薬利尿薬
神経筋障害
筋萎縮性側索硬化症(ALS)シャルコー・マリー・トゥース病ジストニア多発性硬化症筋ジストロフィー化学療法に続発する神経毒性パーキンソン病抗ミエリン関連糖タンパク質抗体神経障害などの多発性神経障害腰椎神経根症脳卒中脊髄損傷糖尿病性神経障害
イオンチャネル機能の変更
下記のような遺伝学または後天的な病気によるナトリウム、カリウム、カルシウムの異常は、筋膜の安定性に影響を与え、興奮性を高める可能性があります。
遺伝性周期性四肢麻痺などのチャネル障害甲状腺機能低下症はチャネル機能と興奮性に影響を与えます肝硬変先天性筋緊張症利尿薬は、電解質の損失によって後天性イオンチャネルの不安定性を引き起こします
エネルギー供給の削減
肝硬変やミトコンドリア機能障害などの状態では、ATPの枯渇により筋線維の弛緩が損なわれ、収縮が長引く可能性があります。
ミトコンドリア病カルニチン回路異常症マッカードル病ホスホフルクトキナーゼ欠損症(Tarui病)ホスホリラーゼキナーゼb欠損症腫瘍崩壊症候群栄養失調
症状の特徴
夜行性の筋肉のけいれん
夜行性の筋肉のけいれんは、主にふくらはぎ、足、または太ももに影響を及ぼします。症状は通常10分程度続き、力強くストレッチすると症状が緩和される場合があります。夜間のけいれんと名前がついていますが、患者の20%で昼夜に発生し、患者の7%で日中にのみ発生する可能性があります。医師は、不眠症の原因として夜間のけいれんがある可能性に注意する必要があります。さらに、夜間の脚のけいれんは、夏よりも冬の方が一般的であるようです。
運動に伴う筋肉のけいれん
運動に伴う筋肉のけいれんを経験したアスリートは、運動中または運動直後に突然の痛みを伴う不随意の筋肉のけいれんを呈し、多くの場合、小さな筋肉のけいれんが先行します。けいれんは、大腿四頭筋、ハムストリングス、ふくらはぎなど、複数の関節を横切る筋肉でよく発生します。
熱けいれん
熱けいれんとは乳幼児に見られる発熱時のけいれん”熱性けいれん”とは異なり、熱中症の症状のひとつです。熱中症では汗で体内の塩分が不足すると、足や腹部などの筋肉がけいれんを起こす事があります。塩分を補給せず水だけを摂取した場合に起こりやすくなります。特に暑さの中で、運動や肉体労働をしたときに生じます。個々の筋肉のけいれんの前には、触知可能または目に見える線維束性収縮が先行することが多く、通常は2〜3分続きますが、長引くこともあります。びまん性けいれんは重度の熱けいれんで発生する可能性があり、長時間の激しい発汗後の回復中にも発生する可能性があります。筋肉痛と軽度の筋肉の緊張を除いて、熱けいれんに伴う重大な合併症は報告されていません。
妊娠中の足のけいれん
妊娠中の筋肉のけいれんは非常に一般的であり、妊娠第2期と第3期にふくらはぎと足に頻繁に影響を及ぼします。症状は通常数秒から数分続き、日中または夜間に発生する可能性があります。
作家のけいれん
作家のけいれんは、執筆やその他の細かい運動タスク中に発症する、成人の手のタスク特異的なジストニアです。通常は痛みはありませんが、罹患した患者は指と手首の屈曲、伸展、または回転を発症し、肘と肩の関与はまれです。患者は最初、書字能力の低下、物を落とす頻度の増加を経験することがあります。
けいれん線維束収縮症候群
けいれん線維束性収縮症候群は、運動不耐症、反射亢進、こわばり、筋肉痛に加えて、痛みを伴う筋肉のけいれんおよび手足の線維束性収縮として現れます。
末期腎疾患
透析を受けている慢性腎不全の人は、筋肉のけいれんに悩まされることがよくあります。下肢が最も一般的に関与しています。しかし、患者は手、腕、腹部の関与も報告しています。
筋萎縮性側索硬化症
筋萎縮性側索硬化症患者の筋肉のけいれんは、発症後12〜24か月で最も一般的です。けいれんの頻度と強度は、病気が進行するにつれて減少する傾向があります。筋肉のけいれんは、眼球発症の筋萎縮性側索硬化症と比較して、高齢の患者や四肢発症の筋萎縮性側索硬化症患者でより一般的です。筋萎縮性側索硬化症に関連する中核的な特徴は、上部運動ニューロンと下部運動ニューロンの両方の症状です。一般的な症状には、動作の遅さ、協調運動障害、こわばり、反射亢進、痙縮、脱力感、筋萎縮、線維束収縮などがあります。けいれんの頻度と強度は、病気の重症度と相関しません。
肝硬変
肝硬変患者の筋肉のけいれんは、夜間と安静時に最も一般的に発生する傾向があります。ふくらはぎと指が最も一般的に影響を受けるようです。ただし、首、太もも、つま先、腹筋にもけいれんが起きます。肝硬変に関連する一般的な臨床症状には、黄疸、クモ状血管腫、女性化乳房、腹水、肝腫大、脾腫、手掌紅斑が含まれます。
グリコーゲン代謝の障害
マッカードル病は思春期または成人期初期に現れ、体がエネルギー源としてグリコーゲンを分解できないことによる運動不耐症、筋肉疲労、痛み、けいれんを特徴とします。セカンド ウィンド現象は、運動10分後におこる、血流の増加による症状の改善、脂肪酸代謝の活性化による遊離脂肪酸の輸送の増加、肝臓のグルコース利用の増加を特徴とします。
糖尿病
筋肉のけいれんは、糖尿病に関連する一般的な特徴です。筋肉のけいれんは根底にある微小血管機能障害に関連している可能性があります。糖尿病性網膜症および神経障害患者にけいれんが特に多く見られます。
線維筋痛症
国立リウマチ性疾患データバンクによると、筋肉のけいれんの発症は、線維筋痛症患者に影響を与えるの併存疾患の一つです。筋肉のけいれんは主に下肢に影響を及ぼしますが、上肢にも影響を及ぼし、夜間や運動中に発生することがよくあります。
診察・検査
筋肉のけいれんの診断は、検査によって行われません。検査の目的は、原因となる疾患を示唆する所見が存在しないことを確認することです。医師は、内服薬、末梢血管疾患の症状、糖尿病、肝硬変、末期腎疾患、神経学的症状、運動習慣、貧血などの基礎疾患について下記の項目について問診する必要があります。
| 関節の痛み | 関節の腫れ | 疲労 |
| 便秘 | うつ病 | 乾燥肌 |
| 感覚異常 | しびれ | 発疹 |
| 色素沈着 | 体重の変化 | 睡眠障害 |
| 腰痛 | 多尿 | 口喝 |
診察では、筋肉を徹底的に評価し、圧痛、硬結、その他の異常がないかチェックします。医師は、扁平足、膝関節の圧痛・腫脹などの関節所見に異常がないかをチェックします。神経学的検査では、筋強度、感覚、反射神経を評価する必要があります。末梢脈拍の触診、下肢皮膚の状態は、末梢血管疾患の特定に役立ちます。黄疸、クモ血管腫、女性化乳房、腹水、肝腫大、脾腫、手掌紅斑は肝硬変を示唆します。眼底検査で微小動脈瘤、網膜出血、滲出液などの所見は、糖尿病性網膜症を示しています。
原因となる疾患が疑われる場合や保存的治療で改善しない場合、下記の検査を行う事があります。
| 検査 | 疑われる原因疾患 |
|---|---|
| 血清フェリチンおよび総鉄結合能 | むずむず脚症候群、貧血、または妊娠が疑われる患者 |
| 血清電解質(Na, K, Cl) | 利尿薬を投与されている患者、血液透析を受けている患者、妊娠中の方、肝硬変の患者 |
| 血清マグネシウム | 妊娠中の方 |
| 血清カルシウム、血清リン酸塩 | 低カルシウム血症、低リン血症、肝硬変の症状のある患者 |
| 血清クレアチニン | 腎臓病が疑われる患者 |
| 甲状腺刺激ホルモン | 疲労、乾燥肌、浮腫、無月経、便秘などの甲状腺機能低下症の症状のある患者 |
| 血糖値、HbA1c | 糖尿病が疑われる、または既知の患者 |
| 抗ガングリオシド(GM1)抗体検査 | 自己免疫による末梢神経障害が疑われる患者 |
| 血清クレアチニンキナーゼ(CK) | 横紋筋融解症、筋ジストロフィー、甲状腺機能低下症および甲状腺機能亢進症、スタチン誘発性ミオパチーが疑われる患者 |
| 血清アミノトランスフェラーゼ(AST、ALT) | 肝硬変が疑われる患者 |
| 血清B12レベル | ビーガンまたはベジタリアン、肥満手術を受けた患者、または感覚異常や運動失調などのB12欠乏症の他の症状がある患者 |
| 全血球計算 | 貧血が疑われる患者および妊娠中の人 |
| 血清免疫電気泳動 | モノクローナル免疫グロブリン血症(筋肉のけいれんを引き起こす可能性のある末梢神経障害に関連する異常なタンパク質)が疑われる患者 |
| 抗核抗体 | 膠原病を示唆する症状のある患者 |
| リウマチ因子 | 関節リウマチの症状のある患者 |
| 赤血球沈降速度、CRP | 炎症性疾患(痛みや腫れ)の症状のある患者 |
| 抗SS-A、SS-B抗体 | シェーグレン症候群の症状のある患者 |
| 抗核細胞質抗体 | 血管炎状態の症状のある患者で、末梢神経に影響を与え、筋肉関連の症状を引き起こすことがあります |
| 神経伝導速度と筋電図 | むずむず脚症候群などの状態が神経障害と区別できない場合に役立つ場合があります |
| 背椎MRI検査 | 腰椎神経根症が疑われる患者 |
| 脈波検査 | 末梢動脈疾患が疑われる患者 |
| 睡眠ポリグラフ検査 | 閉塞性睡眠時無呼吸症候群が疑われる患者 |
治療・管理
けいれんの原因となる基礎疾患を治療することは、筋肉のけいれんを軽減または予防するのに役立ちます。一般的には保存的処置のみで筋肉のけいれんが改善する事が多いです。
保存的な処置
患部の筋肉を力強く伸ばすことが急性期管理の基礎であり、毎日のストレッチにより筋肉のけいれんを予防することができます。筋肉のけいれんを経験する患者は、反対側の筋肉群を強制的に収縮させる必要があり、その結果、けいれんした筋肉が伸びます。たとえば、ふくらはぎのけいれんは通常、足とつま先の底屈を引き起こします。影響を受けた患者は、膝を伸ばした状態で足を背屈させる必要があります。足を床に平らに置いて立ち、前かがみになったり歩いたりする受動的なストレッチも役立つこともあります。さらに、温水シャワー、温水浴、アイスマッサージも代替オプションです。役立つ可能性のある追加の対策は、極度の暑さやコンクリートの床での運動を避けること、適切な履物の使用を確保すること、および長時間の不動を避けることです。
さらに、医師は、特に暑い季節や激しい身体活動の期間中は、十分な水分ならびに塩分補給を続けるよう患者にアドバイスする必要があります。適切な電解質バランスを維持することは、特にアスリートや透析を受けている人など、体液の損失が多い人にとって重要です。医師は患者の薬を見直し、必要に応じて利尿薬やベータアゴニストなど、けいれんを悪化させることが知られている薬の変更または中止を検討する必要があります。カフェインとアルコールの摂取量を減らすことも、一部の患者に利益をもたらす可能性があります。サポート力のある靴を履き、硬い表面での運動を避けると、下肢の筋肉の緊張を軽減できます。
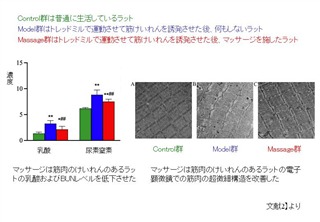
マッサージの効果については興味深い論文を見つけました。
24匹のラットを無作為に3つのグループ(Control群:普通に生活しているラット、Model群はトレッドミルで運動させて筋けいれんを誘発させた後、何もしないラット、Massage群はトレッドミルで運動させて筋けいれんを誘発させた後、マッサージを施したラット)に分け実験が行われました。Model群と比較して、Massage群の疼痛の閾値が増加し、筋緊張レベル、乳酸や尿素窒素レベルが低下しました。電子顕微鏡検査により、Massage群の筋原線維はModel群よりも整然と配置されており、Massage群は明確な明暗帯を示し、ミトコンドリアが増加していることが明らかになりました。本研究では、マッサージ介入後、疼痛の閾値が増加し、骨格筋の超微細構造が改善され、マッサージ療法が筋線維を再配置し、微小循環を増加させることにより、筋肉のけいれんや痛みを軽減する可能性があることが実証されました。

薬物療法
保守的対策が役に立たず、基礎疾患が除外された場合、医師は薬物治療を検討します。小規模な臨床試験では、夜間の脚のけいれんの治療におけるビタミンB、ビタミンE、およびビタミンKの潜在的な利点がいくつか示されています。ランダム化試験では、フルスルチアミン 50mg、ヒドロキソコバラミン 250μg、リン酸ピリドキサール 30mg、リボフラビン 5mgを含むビタミンB群の利点が実証されました。
患者が保存的措置やビタミン補給に反応しない場合、限られた証拠に基づいていくつかの治療選択肢があります。ジルチアゼム 30mgやベラパミル 120 mgなどのカルシウムチャネル遮断薬は、就寝時に検討することができます。就寝時のガバペンチンとバクロフェンは、脊柱管狭窄症による筋肉のけいれんのある患者に効果的であり、プレガバリンは肝硬変患者の日中の筋肉のけいれんの治療に有益であることを示しています。就寝前のバクロフェン5~10mg投与も選択肢のひとつです。ガバペンチンは、神経障害や脚のけいれんのある患者にも効果的です。キニーネは、不整脈、血小板減少症、溶血性尿毒症症候群、血栓性血小板減少性紫斑病、重度の過敏反応などの有害事象のリスクがあるため、夜間の脚のけいれんの治療には推奨されなくなりました。2009年にキニーネは脚のけいれんの治療に関する米国食品医薬品局の承認が取り消されました。
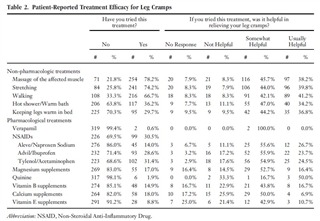
患者から報告された脚のけいれんの治療とその有効性
この研究は、2021年~2022年に米国中西部の州にあるプライマリケア クリニックで情報収集されました。714人の回答者のうち365人(51.1%) が足のけいれんを経験したと報告しました。下表は、脚のけいれんを経験した365人の患者から報告された脚のけいれんに対する治療とその有用性を示しています。全体として、最も頻繁に使用される治療法は非薬理学的処置でした。合計78.2%の患者が患部の筋肉をマッサージしようとし、83.9%がこれから少なくともある程度の利益が得られたと報告しました。最も一般的な薬理学的介入は鎮痛薬でした。このうち、回答者の31.4%がアセトアミノフェンの使用を報告し、30.5%がNSAIDを試しました。アセトアミノフェンは最も有用な薬理学的介入の1つでもあり、79.4%が少なくとも何らかの効果があると報告しました。
運動誘発性筋肉のけいれん
運動による筋肉のけいれんを経験した人は、影響を受けた筋肉をストレッチしてマッサージするとともに、水分補給し、ナトリウムの損失をスポーツドリンクまたは別のナトリウム源に置き換える必要があります。運動誘発性筋肉のけいれんを予防するために、アスリートは、適切な水分補給、コンディショニング、トレーニングのニーズを満たす食事、電解質の補充を確保することが必要です。
妊娠関連の脚のけいれん
ある研究では、サンプルサイズは小さいですが、チアミン(ビタミンB1)100mgとピリドキシン(ビタミンB6)40mgを1日1回2週間投与すると改善すると報告されています。マグネシウム、カルシウム、ビタミンD、ビタミンCによる治療は、妊娠に関連する脚のけいれんの治療に何の効果も示していません。
肝硬変関連の筋肉のけいれん
研究は小規模ではありますが、タウリン、L-カルニチン、ピクルスジュースの摂取が何らかの利益がある可能性があります。ある理論では、ピクルスジュースの有効性は、温度と感覚を検出する口、中咽頭、食道、胃の一過性受容体電位受容体の活性化に関連している可能性が高いことを示唆しています。酢、シナモン、カプサイシン、ショウガはこれらの受容体を活性化し、神経機能に影響を与える可能性があります。
透析関連の筋肉のけいれん
医師は、透析セッションの長さを延長したり、透析セッションを追加したりことで限外濾過速度を遅くすることで、透析を受けている患者の筋肉のけいれんを防ぐことができます。さらに、医師は患者に透析間の過度の体重増加を避けるようにアドバイスする必要があります。あるいは、透析セッションの開始時にマンニトールまたは高張生理食塩水で血漿浸透圧を上げることを検討する場合があります。温湿布、マッサージ、鍼治療も症状を緩和する場合があります。
芍薬甘草湯
日本の漢方薬である芍薬甘草湯は、芍薬と甘草の根を均等に組み合わせたもので、漢方医学で筋肉のけいれんの治療に古くから用いられてきました。芍薬甘草湯は即効性で,概ね5分で効くため,こむら返りの特効薬として漢方専門外の医師の間でも普及しています。芍薬甘草湯はの作用機序は,芍薬にふくまれるpaeoniflorin と甘草のglycyrrhizinが相乗的に作用し、カリウムイオンの流出を促進し、Ca2+活性化K+チャンネルを阻害することによりカルシウムイオンの細胞内流入を阻害し、神経筋接合部シナプス後膜を脱分極性に遮断することが判明しています。芍薬甘草湯は鎮痙効果と抗侵害受容効果(鎮痛効果)の両者を有しているのです。
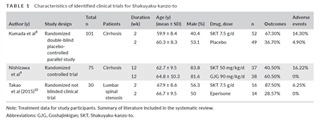
芍薬甘草湯に関しては2020年までに3つのランダム化対照論文が特定されていますが、不均一性が高く、症例数が限られています。Kumadaらは、肝硬変患者において、筋けいれんの頻度に関する改善率 (「著しく改善された」または「改善された」) がプラセボよりも芍薬甘草湯の方が有意に優れていることを報告しました (ウィルコクソン順位和検定、P = .011)。芍薬甘草湯群とプラセボ群を比較した改善のオッズ比は1.27 (95% 信頼区間 [CI]: 0.445-2.086)。Nishizawaらは、肝硬変に関連する痛みを伴う筋肉のけいれんに対する芍薬甘草湯の有効性を牛車腎気丸の有効性と比較しました。どちらも筋肉のけいれんの頻度の改善(「著しく改善」または「改善」)を達成しました。ただし、牛車腎気丸(60.5%) の改善率は、芍薬甘草湯(40.5%) よりも有意に優れていました。(P < 0.05)。芍薬甘草湯群と牛車腎気丸群を比較した改善のオッズ比は-0.81(95%CI、-1.734-0.114)。Takaoらは、腰部脊柱管狭窄症患者における芍薬甘草湯と塩酸エペリゾンの有効性を比較しました。芍薬甘草湯の改善率(87.5%)は、塩酸エペリゾン(28.57%)よりも高かったが、統計分析は行われませんでした。芍薬甘草湯群と塩酸エペリゾン群を比較した改善のオッズ比は2.86(95%CI、0.980‐4.744)でした。3つの研究すべてのオッズ比は統計的有意性を示しませんでした。

偽アルドステロン症は、芍薬甘草湯の最も有名な有害事象の1つです。甘草は芍薬甘草湯の主成分であり、11β‐ヒドロキシステロイドデヒドロゲナーゼによるコルチゾールのコルチゾンへの変換を阻害し、偽アルドステロン症を引き起こすことが報告されています。Kumadaらによる研究では、芍薬甘草湯を2週間投与すると、偽アルドステロン症の低カリウム血症の頻度が低かったことが報告されています。芍薬甘草湯を年齢60歳以上の方に30日間以上長期投与すると、偽アルドステロン症を伴う低カリウム血症のリスクが高まることが報告されています。1日当たり2.5g以上の甘草の摂取で偽アルドステロン症が発症しやすいといわれていますが、肝機能が低下すれば,もっと少量でも起こりうる可能性があります。甘草は多くの漢方薬にふくまれていますが、芍薬甘草湯にはとくに多く、医療用エキス製剤1包中に2gもふくまれています。したがって、芍薬甘草湯は連用や14日以上の長期使用をを避け、筋痙攣時の頓用として使用することがが望ましいと考えられます。
合併症
筋肉のけいれんに関連する潜在的な合併症は次のとおりです。
睡眠障害可動性の低下転倒の危険性筋肉の緊張または怪我腱または靭帯の損傷横紋筋融解症透析の早期中止による容量過負荷生活の質が悪い
文献
1】Muscle Cramps. StatPearls. Treasure Island : StatPearls Publishing;2025 Sep 14.2】Massage therapy modulates energy metabolism and alleviates skeletal muscle spasms in rats. Tissue and Cell 98 (2026) 103151. https://doi.org/10.1016/j.tice.2025.1031513】Patient-Reported Leg Cramp Treatments and Their Effectiveness. J Am Board Fam Med 2024;37:1123–1129. doi: 10.3122/jabfm.2023.230310R14】Effect of Shakuyaku-kanzo-to in patients with muscle cramps: A systematic literature review. J Gen Fam Med. 2020;21:56–62.5】神経内科に役立つ漢方薬:症例と頻用処方. 臨床神経 2013;53:938‒9416】Heat-Related Illnesses. Ann Intern Med. 2025;178:ITC97-ITC112. doi: 10.7326/ANNALS-25-01958
<<2025年10月18日作成>>
